Nosečnostna sladkorna bolezen, znana tudi kot gestacijski diabetes, je stanje, pri katerem se sladkorna bolezen prvič odkrije med nosečnostjo in po porodu praviloma izzveni. Hormonske spremembe in porast telesne teže v nosečnosti povzročijo, da nosečnica za vzdrževanje normalne ravni glukoze v krvi potrebuje več inzulina. Če trebušna slinavka ne more povečati izločanja tega hormona, se raven glukoze v krvi poviša, kar vodi v diagnozo nosečnostne sladkorne bolezni.
Zakaj nastane in kdo je v nevarnosti?
Gestacijski diabetes nastane zaradi hormonskih sprememb, ko hormoni iz placente blokirajo sposobnost telesa, da bi učinkovito uporabilo inzulin. To stanje imenujemo odpornost na inzulin. Dejavniki tveganja vključujejo:
- Prekomerna telesna teža in debelost.
- Sladkorna bolezen v ožji družini.
- Neaktiven življenjski slog.
- Prej obstoječe srčne bolezni ali visok krvni tlak.
Simptomi in opozorilni znaki
Nosečnostna sladkorna bolezen običajno poteka brez jasnih simptomov, zato je presejanje vseh nosečnic ključnega pomena. Kadar se znaki sploh pojavijo, so blagi in lahko vključujejo:
- Pogosto uriniranje.
- Povečano žejo.
- Slabost in utrujenost.
Diagnostika: Kako jo odkrijemo?
Svetovna zdravstvena organizacija in slovenske smernice priporočajo sistematično odkrivanje bolezni:
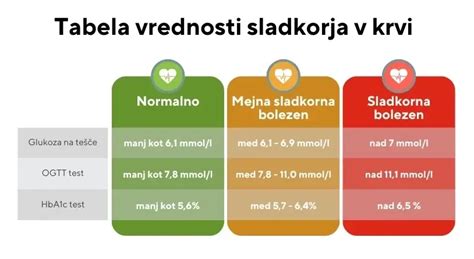
- Ob prvem pregledu: Pri vseh nosečnicah se opravi merjenje glukoze na tešče. Povišana vrednost že v začetku nosečnosti potrjuje diagnozo.
- Med 24. in 28. tednom: Če so bile začetne vrednosti normalne, se v tem obdobju izvede 75-gramski oralni glukozni tolerančni test (OGTT). Nosečnica zaužije sladko raztopino, nato pa se spremlja odziv krvnega sladkorja.
Vpliv na plod in tveganja
Glukoza prosto prehaja skozi posteljico, zato je raven sladkorja v otrokovi krvi enaka materini. Previsoka koncentracija povzroči pri plodu povečano izločanje inzulina, kar vodi v:
- Makrosomijo: Nenormalno pospešena rast otroka in porodno težo nad 4000 g.
- Porodne zaplete: Večja verjetnost za carski rez, poškodbe pri porodu ali zastoj ramen.
- Zaplete po rojstvu: Možna hipoglikemija (prenizka raven glukoze) pri novorojenčku, zlatenica ali dihalna stiska zaradi nedozorelosti pljuč.
Zdravljenje in obvladovanje
Cilj zdravljenja je ohranjanje urejene glikemije, kar prepreči večino zapletov. Zdravljenje vključuje:
- Dietna prehrana: Priporoča se prehrana z nizkim glikemičnim indeksom, razdeljena na šest manjših obrokov dnevno.
- Telesna dejavnost: Redna, zmerna vadba, kot so hoja, plavanje ali predporodna joga, pomaga pri zniževanju krvnega sladkorja.
- Inzulin: Če nefarmakološki ukrepi niso dovolj, je potrebno zdravljenje z inzulinom, ki je za otroka varno, saj ne prehaja skozi posteljico.
Diabetic Ketoacidosis (Diabetes Type I) Management Summary
Dolgoročne posledice in skrb po porodu
Po porodu raven sladkorja pri materi običajno hitro upade na normalne vrednosti. Vendar pa ženske, ki so imele nosečnostno sladkorno bolezen, spadajo v skupino s povečanim tveganjem za razvoj sladkorne bolezni tipa 2 kasneje v življenju. Zato se svetuje:
| Ukrep | Časovni okvir |
|---|---|
| Kontrolni OGTT test | 6 do 12 tednov po porodu |
| Redno presejanje | Vsaka 3 leta po porodu |
Dojenje ima dokazan zaščitni učinek pred pojavom sladkorne bolezni tipa 2, zato se ga toplo priporoča. Zdrav življenjski slog, vzdrževanje zdrave telesne teže in kakovosten spanec ostajajo ključni elementi preventive za prihodnost.
tags: #ana #kuha #nosecniski #diabetes

